استرس به عنوان بخشی جداییناپذیر از زندگی مدرن شناخته میشود. هر فردی ممکن است در طول زندگی خود با موقعیتهای استرسزا مواجه شود، اما زمانی که استرس به صورت مداوم و طولانیمدت ادامه یابد، به استرس مزمن تبدیل میشود. استرس مزمن نه تنها سلامت روان را تهدید میکند، بلکه اثرات قابل توجهی بر سلامت جسمی، بهویژه عملکرد سیستمهای حساس بدن از جمله چرخه قاعدگی زنان دارد.
چرخه قاعدگی، یک فرایند پیچیده هورمونی است که تحت تاثیر عوامل متعددی قرار دارد و یکی از مهمترین این عوامل، وضعیت روانی و سطح استرس فرد است. در این مقاله به بررسی دقیق استرس مزمن، تأثیر آن بر چرخه قاعدگی و راهکارهای مدیریت آن خواهیم پرداخت.
استرس مزمن چیست؟
استرس واکنشی طبیعی بدن در برابر چالشها و تهدیدهاست. در حالت عادی، این واکنش به بدن کمک میکند تا با موقعیتهای دشوار مقابله کند. با این حال، زمانی که فرد در معرض استرسهای مداوم و طولانیمدت قرار میگیرد، این حالت طبیعی به یک وضعیت آسیبرسان تبدیل میشود که به آن استرس مزمن میگویند.
استرس مزمن میتواند ناشی از مشکلات شغلی، مسائل مالی، روابط خانوادگی، بیماریهای جسمی یا حتی نگرانیهای اجتماعی و سیاسی باشد. در این حالت، بدن در یک وضعیت دائمی “آمادهباش” باقی میماند و ترشح هورمونهای استرس مانند کورتیزول و آدرنالین به صورت پیوسته افزایش مییابد. این وضعیت در بلندمدت میتواند تعادل هورمونی بدن را بر هم بزند، عملکرد طبیعی اندامهای داخلی را مختل کند و بر سیستمهای حیاتی مانند سیستم تولیدمثل اثر منفی بگذارد.
شناخت و مدیریت استرس مزمن اهمیت زیادی دارد، زیرا این نوع استرس نه تنها بر سلامت روان تأثیر میگذارد، بلکه میتواند زمینهساز بیماریهای جسمی گوناگونی از جمله اختلال در چرخه قاعدگی شود.
آشنایی با چرخه قاعدگی طبیعی
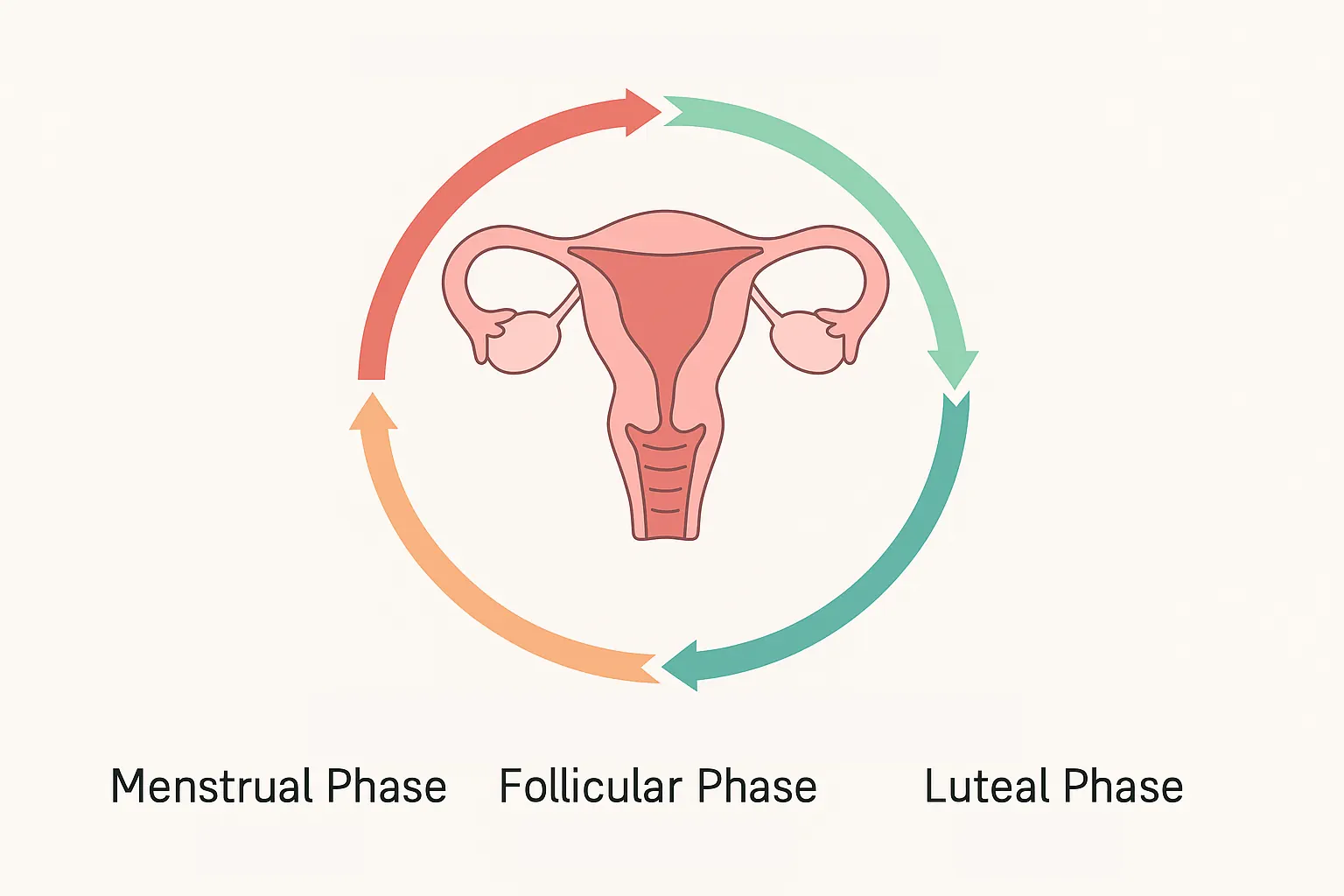
چرخه قاعدگی فرایندی منظم و پیچیده است که تحت کنترل دقیق هورمونهای بدن قرار دارد. این چرخه معمولاً بین ۲۱ تا ۳۵ روز طول میکشد و به چهار مرحله اصلی تقسیم میشود:
۱. مرحله قاعدگی (Menstrual Phase)
این مرحله با ریزش دیواره داخلی رحم (آندومتر) و خونریزی قاعدگی آغاز میشود و به طور متوسط ۳ تا ۷ روز طول میکشد.
۲. مرحله فولیکولی (Follicular Phase)
همزمان با خونریزی یا بلافاصله پس از آن، مغز با ترشح هورمون FSH (هورمون محرک فولیکول) باعث رشد فولیکولهای تخمدانی میشود. این فولیکولها هورمون استروژن ترشح میکنند که باعث ضخیم شدن دیواره رحم برای بارداری احتمالی میشود.
۳. مرحله تخمکگذاری (Ovulation)
در میانه چرخه، افزایش ناگهانی هورمون LH (هورمون لوتئینهکننده) منجر به آزاد شدن تخمک از یکی از تخمدانها میشود. این زمان، اوج باروری زن محسوب میشود.
۴. مرحله لوتئال (Luteal Phase)
پس از تخمکگذاری، فولیکول خالی تبدیل به جسم زرد میشود که هورمون پروژسترون ترشح میکند. پروژسترون دیواره رحم را برای لانهگزینی تخمک بارور شده آماده میکند. اگر بارداری اتفاق نیفتد، سطح هورمونها افت کرده و چرخه قاعدگی با شروع خونریزی جدید آغاز میشود.
عملکرد صحیح این چرخه به تعادل دقیق بین هورمونها وابسته است. هرگونه اختلال در تولید یا ترشح این هورمونها، میتواند چرخه را نامنظم کرده یا باعث قطع قاعدگی شود. یکی از مهمترین عواملی که این تعادل هورمونی را بر هم میزند، استرس مزمن است.
چگونه استرس بر هورمونها تاثیر میگذارد؟
استرس مزمن میتواند تعادل هورمونی بدن را به شدت تحت تأثیر قرار دهد. این تأثیر عمدتاً از طریق فعال شدن محور هیپوتالاموس-هیپوفیز-آدرنال (HPA axis) رخ میدهد، که یکی از اصلیترین مسیرهای پاسخ بدن به استرس است.
فعال شدن محور HPA
وقتی فرد تحت استرس قرار میگیرد، هیپوتالاموس در مغز سیگنالی به غده هیپوفیز میفرستد که باعث تحریک غدد فوق کلیوی (آدرنال) میشود تا هورمونهای استرس از جمله کورتیزول و آدرنالین ترشح کنند. این پاسخ برای مقابله فوری با تهدید طراحی شده، اما در شرایط استرس مزمن، ترشح این هورمونها به صورت طولانیمدت ادامه مییابد.
اثرات کورتیزول بر هورمونهای جنسی
افزایش مزمن سطح کورتیزول میتواند:
- سرکوب ترشح GnRH (هورمون آزادکننده گنادوتروپین) از هیپوتالاموس شود.
- کاهش ترشح LH و FSH از هیپوفیز را به دنبال داشته باشد.
- اختلال در تولید استروژن و پروژسترون در تخمدانها ایجاد کند.
نتیجه این اختلالات، بینظمی چرخه قاعدگی، مشکلات تخمکگذاری، و حتی قطع کامل قاعدگی در برخی موارد است.
اختلال در عملکرد سایر سیستمهای بدن
استرس مزمن همچنین میتواند باعث افزایش انسولین، تغییرات در متابولیسم گلوکز، و تحریک واکنشهای التهابی شود، که همگی میتوانند به طور غیرمستقیم بر چرخه قاعدگی اثر منفی بگذارند.
اثرات استرس مزمن بر چرخه قاعدگی
استرس مزمن میتواند به شیوههای مختلفی چرخه قاعدگی را مختل کند. شدت و نوع این اثرات بستگی به مدت زمان، شدت استرس و وضعیت جسمانی فرد دارد. مهمترین اثرات عبارتند از:
۱. بهتعویق افتادن یا قطع قاعدگی (آمنوره)
یکی از شایعترین نتایج استرس مزمن، آمنوره یا عدم وقوع قاعدگی برای چند ماه متوالی است.
افزایش مداوم کورتیزول میتواند ترشح GnRH از هیپوتالاموس را مهار کند و در نتیجه تخمکگذاری متوقف شود.
بدون تخمکگذاری، سیکل طبیعی قاعدگی مختل شده و خونریزی قاعدگی اتفاق نمیافتد.
مطالعات نشان دادهاند که زنان تحت استرسهای شدید شغلی، تحصیلی یا عاطفی در معرض خطر بیشتری برای تجربه آمنوره هستند.
۲. نامنظم شدن پریودها
استرس مزمن میتواند منجر به تغییر در طول دورههای قاعدگی شود. برخی زنان ممکن است با:
- کوتاهتر شدن چرخه (کمتر از ۲۱ روز)
- طولانیتر شدن چرخه (بیشتر از ۳۵ روز)
- تغییر در میزان یا الگوی خونریزی (کم یا شدید)
مواجه شوند.
این بینظمیها معمولاً نشاندهنده اختلال در تخمکگذاری یا نوسانهای غیرطبیعی در سطح هورمونهای جنسی است.
۳. تشدید علائم سندرم پیش از قاعدگی (PMS)
استرس میتواند علائم سندرم پیش از قاعدگی را تشدید کند، از جمله:
- افزایش تحریکپذیری و اضطراب
- بدخلقی یا افسردگی
- درد شدیدتر در سینهها یا شکم
- تغییرات شدید در اشتها و خواب
زنان تحت استرس مزمن اغلب گزارش میدهند که علائم PMS آنها شدیدتر، طولانیتر و ناتوانکنندهتر میشود.
۴. مشکلات باروری
اختلال در تخمکگذاری ناشی از استرس میتواند:
- شانس بارداری طبیعی را کاهش دهد
- نیاز به درمانهای ناباروری را افزایش دهد
- در صورت وقوع بارداری، خطر سقط را بالا ببرد
استرس همچنین ممکن است با کاهش کیفیت تخمک یا ایجاد مشکلات لانهگزینی در رحم، باروری را تحت تأثیر قرار دهد.
مکانیسمهای بیولوژیکی تأثیر استرس بر چرخه قاعدگی
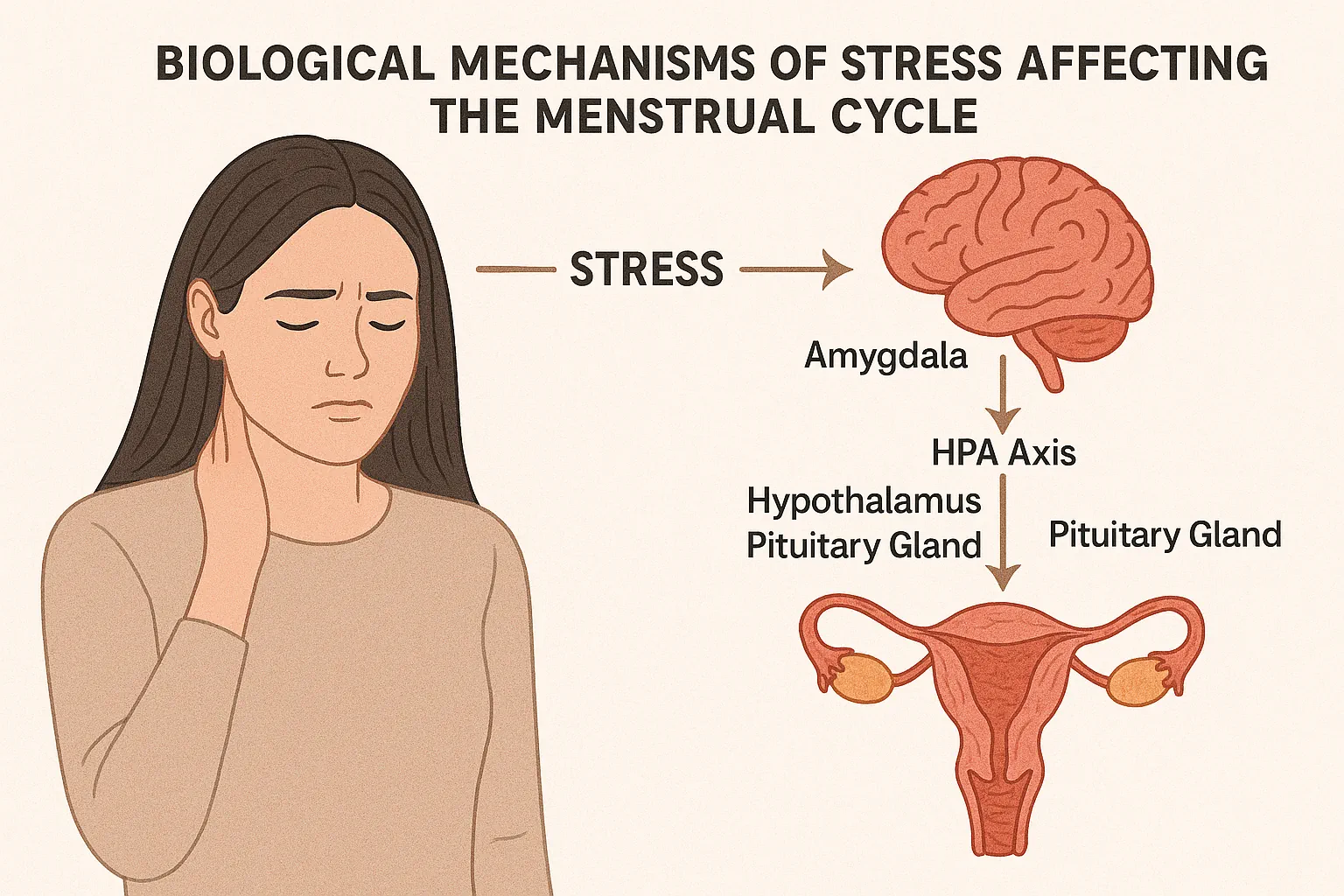
استرس مزمن از طریق چندین مسیر بیولوژیکی میتواند چرخه قاعدگی را دچار اختلال کند. درک این مکانیسمها به ما کمک میکند بهتر بفهمیم چرا سلامت روانی نقش حیاتی در سلامت تولیدمثل دارد.
۱. افزایش مداوم کورتیزول و مهار GnRH
استرس باعث افزایش ترشح هورمون کورتیزول از غدد فوق کلیوی میشود.
سطح بالای کورتیزول به طور مستقیم ترشح GnRH (هورمون آزادکننده گنادوتروپین) از هیپوتالاموس را مهار میکند.
کاهش GnRH منجر به کاهش ترشح LH و FSH از غده هیپوفیز شده و در نتیجه، تخمکگذاری دچار اختلال میشود یا به طور کامل متوقف میگردد.
۲. اختلال در تولید استروژن و پروژسترون
هورمونهای استروژن و پروژسترون که برای چرخه قاعدگی طبیعی حیاتی هستند، تحت کنترل دقیق سیگنالهای هیپوتالاموس و هیپوفیز قرار دارند.
استرس با برهم زدن این سیگنالها، تولید این هورمونها را کاهش داده و دیواره رحم را برای قاعدگی یا لانهگزینی مناسب، ناکارآمد میکند.
۳. تأثیر استرس بر انسولین و متابولیسم گلوکز
استرس مزمن میتواند باعث مقاومت به انسولین شود.
افزایش سطح انسولین میتواند تولید آندروژنها (هورمونهای مردانه) در تخمدانها را افزایش دهد، که این وضعیت مشابه با سندرم تخمدان پلیکیستیک (PCOS) است و منجر به بینظمیهای قاعدگی میشود.
۴. ایجاد التهاب سیستمیک
استرس مزمن منجر به فعال شدن پاسخهای التهابی در بدن میشود.
التهاب مزمن میتواند باعث آسیب به تخمکها، اختلال در عملکرد رحم و اختلال در لانهگزینی جنین شود، که همه اینها بر چرخه قاعدگی اثر منفی دارند.
چگونه اثرات استرس بر چرخه قاعدگی را کاهش دهیم؟

کنترل و مدیریت استرس میتواند نقش مؤثری در بازگرداندن تعادل به چرخه قاعدگی ایفا کند. راهکارهای زیر میتوانند به کاهش اثرات منفی استرس کمک کنند:
۱. استفاده از تکنیکهای مدیریت استرس
- مدیتیشن و تمرینات ذهنآگاهی (Mindfulness): باعث کاهش سطح کورتیزول و آرامش سیستم عصبی میشود.
- تنفس عمیق و یوگا: این تکنیکها به فعال شدن سیستم عصبی پاراسمپاتیک (حالت استراحت) کمک میکنند.
- ورزش منظم: فعالیت بدنی، ترشح اندورفین (هورمون شادی) را افزایش میدهد و میزان استرس را کاهش میدهد.
۲. داشتن خواب کافی و باکیفیت
کمبود خواب یا اختلال در خواب میتواند استرس را تشدید کند.
داشتن ۷ تا ۹ ساعت خواب با کیفیت در شب برای حفظ تعادل هورمونی و سلامت قاعدگی ضروری است.
۳. تغذیه سالم و متعادل
- مصرف غذاهای غنی از امگا-۳، منیزیم، ویتامین B و آنتیاکسیدانها میتواند به مقابله با استرس کمک کند.
- اجتناب از مصرف زیاد قند، کافئین و غذاهای فرآوریشده که میتوانند واکنشهای استرسی بدن را بدتر کنند.
۴. مشاوره روانشناختی و رفتاردرمانی
در مواردی که استرس مزمن شدید یا طولانی باشد، مشاوره با روانشناس یا روانپزشک میتواند بسیار مؤثر باشد.
درمانهای شناختی-رفتاری (CBT) به ویژه در کاهش اضطراب، افسردگی و بهبود کیفیت زندگی اثبات شدهاند.
۵. مصرف مکملهای موثر با نظر پزشک
مکملهایی مانند منیزیم، ویتامین B6، اشواگاندا یا آداپتوژنهای طبیعی میتوانند به بهبود پاسخ بدن به استرس کمک کنند، البته باید قبل از مصرف حتماً با پزشک مشورت شود.
چه زمانی باید به پزشک مراجعه کرد؟
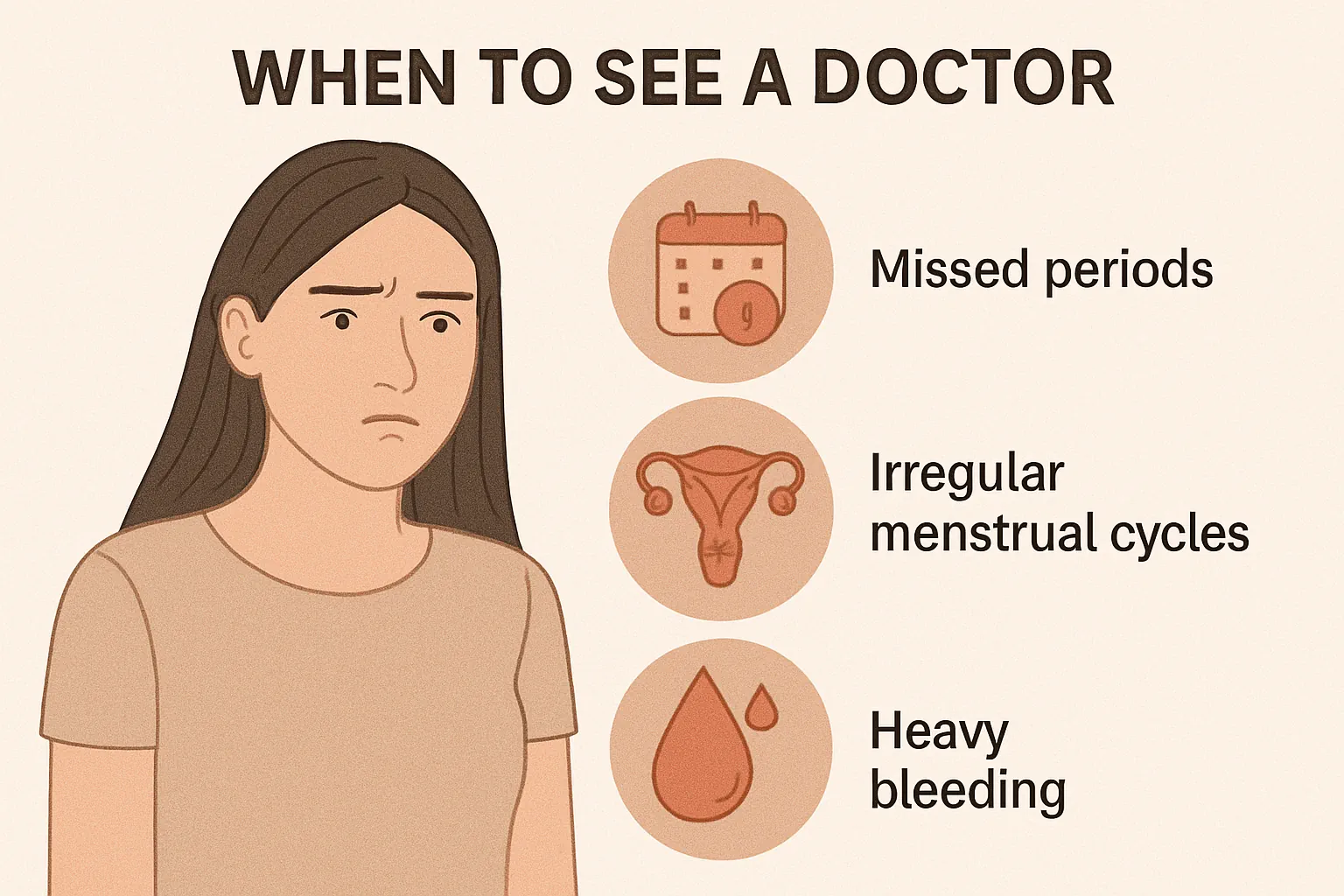
در برخی موارد، اختلالات قاعدگی ناشی از استرس ممکن است خودبهخود با مدیریت استرس و بهبود سبک زندگی برطرف شوند.
با این حال، در شرایط زیر لازم است حتماً به پزشک متخصص زنان یا پزشک عمومی مراجعه شود:
۱. قطع کامل قاعدگی برای بیش از سه ماه
اگر قاعدگی به طور کامل قطع شود (آمنوره ثانویه) و بارداری وجود نداشته باشد، بررسی تخصصی ضروری است.
۲. نامنظمی شدید یا مکرر در چرخه قاعدگی
اگر چرخه قاعدگی به طور مکرر کمتر از ۲۱ روز یا بیشتر از ۳۵ روز طول بکشد، یا الگوی خونریزی به شدت تغییر کند، نیاز به ارزیابی پزشکی وجود دارد.
۳. تشدید علائم جسمی یا روانی
در صورت بروز علائمی مانند خونریزی شدید، دردهای غیرطبیعی، بدخلقی شدید، اضطراب یا افسردگی قابل توجه قبل از قاعدگی، باید با پزشک مشورت شود.
۴. مشکلات باروری
اگر فردی در تلاش برای بارداری باشد و چرخه قاعدگی نامنظم یا قطع شده باشد، مداخله زودهنگام پزشکی میتواند شانس موفقیت را افزایش دهد.
۵. علائم دیگر نگرانکننده
هر علامتی که غیرطبیعی به نظر برسد مانند ترشحات غیرعادی، خونریزی بین قاعدگی یا درد لگنی شدید، نیازمند بررسی تخصصی است.
نتیجهگیری برای استرس مزمن چرخه قاعدگی
استرس مزمن یک عامل پنهان اما بسیار مؤثر بر سلامت زنان، به ویژه چرخه قاعدگی است. اختلال در تعادل هورمونی ناشی از استرس میتواند به مشکلاتی همچون قطع قاعدگی، بینظمی در سیکلها، تشدید علائم پیش از قاعدگی و حتی ناباروری منجر شود.
مدیریت صحیح استرس نه تنها سلامت روانی را بهبود میبخشد، بلکه یکی از کلیدهای حفظ عملکرد طبیعی سیستم تولیدمثل به شمار میرود.
شناخت علائم هشداردهنده و مراجعه به پزشک متخصص زنان و زایمان در صورت نیاز، گامی مهم در پیشگیری از عوارض بلندمدت است.
با ایجاد تغییرات مثبت در سبک زندگی، بهرهگیری از روشهای آرامسازی و مراقبتهای پزشکی مناسب، میتوان به تعادل هورمونی و سلامت قاعدگی دست یافت.
سلامت روان و جسم، دو بال اصلی کیفیت زندگی زنان هستند؛ مراقبت از هر دوی آنها ضروری است.
آیا شما هم تجربه تغییر در چرخه قاعدگی به دلیل استرس را داشتهاید؟ لطفاً تجربیات و سوالات خود را در بخش نظرات با ما به اشتراک بگذارید.






بدون دیدگاه